บทความนี้ Living Will พินัยกรรมชีวิต เขียนจากแรงบันดาลใจของความประสงค์ อยากให้มี “ความสุขก่อนความตาย” แบบ Living Will โดยอาศัยการสร้างสรรค์ของ LLM AI
ผู้อ่านควรใช้การไตร่ตรอง
I. บทนำ: Living Will พินัยกรรมชีวิตในบริบทสังคมไทย
ความสำคัญของการวางแผนดูแลสุขภาพล่วงหน้าในสังคมสูงวัย
ประเทศไทยกำลังเผชิญกับความท้าทายด้านสาธารณสุขครั้งสำคัญจากการเปลี่ยนแปลงโครงสร้างประชากรที่ก้าวเข้าสู่สังคมผู้สูงอายุอย่างรวดเร็ว พร้อมกับการเพิ่มขึ้นของอุบัติการณ์ของโรคไม่ติดต่อเรื้อรัง (Non-Communicable Diseases – NCDs) ที่รุนแรงและคุกคามชีวิต. สถานการณ์นี้ส่งผลกระทบอย่างลึกซึ้งต่อความต้องการด้านการดูแลสุขภาพและการวางแผนการดูแลในวาระสุดท้ายของชีวิต
แม้ความก้าวหน้าทางเทคโนโลยีทางการแพทย์จะช่วยยืดอายุขัยได้ แต่การรักษาเพื่อยืดชีวิตเหล่านี้อาจไม่เสมอไปที่จะนำมาซึ่งคุณภาพชีวิตที่ดีขึ้นสำหรับผู้ป่วยระยะสุดท้าย ในทางกลับกัน อาจนำไปสู่ความทุกข์ทรมานที่ยาวนานขึ้น และสร้างภาระอันหนักอึ้งทั้งทางร่างกาย จิตใจ และการเงินให้กับผู้ป่วย ครอบครัว และระบบสาธารณสุขโดยรวม. การที่สังคมกำลังเผชิญกับการเพิ่มขึ้นของโรคไม่ติดต่อเรื้อรังและจำนวนผู้สูงอายุที่มากขึ้นอย่างมีนัยสำคัญ ไม่ได้เป็นเพียงข้อมูลทางประชากรศาสตร์เท่านั้น แต่เป็นปัจจัยเชิงกลยุทธ์ที่สำคัญที่ทำให้การวางแผนดูแลสุขภาพล่วงหน้ากลายเป็นความจำเป็นเร่งด่วนเชิงนโยบายสาธารณะ นอกเหนือจากสิทธิส่วนบุคคล การไม่วางแผนล่วงหน้าอาจนำไปสู่การใช้ทรัพยากรทางการแพทย์ที่ไม่มีประสิทธิภาพและเพิ่มความแออัดในโรงพยาบาล ซึ่งส่งผลกระทบโดยตรงต่อความยั่งยืนของระบบสุขภาพและการจัดการทรัพยากรของประเทศ
ดังนั้น การวางแผนดูแลสุขภาพล่วงหน้า โดยเฉพาะผ่านการจัดทำพินัยกรรมชีวิต จึงเป็นเครื่องมือที่มีความสำคัญอย่างยิ่งในการรับรองสิทธิของผู้ป่วยในการตัดสินใจเลือกรูปแบบการดูแลที่สอดคล้องกับค่านิยมและความปรารถนาของตนเอง. การดำเนินการนี้ไม่เพียงแต่ช่วยให้ผู้ป่วยจากไปอย่างสงบและมีศักดิ์ศรีตามแนวคิด “ตายดี” เท่านั้น แต่ยังช่วยลดภาระการตัดสินใจที่ยากลำบากและความตึงเครียดทางอารมณ์ของครอบครัวและผู้ดูแลในช่วงเวลาวิกฤต.
วัตถุประสงค์และขอบเขตของ Living Will พินัยกรรมชีวิต
บทความนี้มีวัตถุประสงค์เพื่อวิเคราะห์และนำเสนอภาพรวมของ “พินัยกรรมชีวิต” ในบริบทสังคมไทยอย่างครอบคลุม โดยพิจารณาจากมิติต่างๆ ทั้งด้านกฎหมาย การแพทย์ สังคม วัฒนธรรม และศาสนา รายงานจะเริ่มต้นด้วยการนิยามพินัยกรรมชีวิตและหลักการสากล จากนั้นจะเจาะลึกถึงกรอบกฎหมายของประเทศไทย โดยเฉพาะพระราชบัญญัติสุขภาพแห่งชาติ พ.ศ. 2550 มาตรา 12 รวมถึงข้อกำหนดและขั้นตอนการจัดทำ นอกจากนี้ จะสำรวจมิติทางสังคม วัฒนธรรม และศาสนาที่มีอิทธิพลต่อการรับรู้และการยอมรับพินัยกรรมชีวิตในประเทศไทย พร้อมทั้งระบุความท้าทายและอุปสรรคในการขับเคลื่อนแนวคิดนี้ให้เป็นที่แพร่หลาย สุดท้าย รายงานจะนำเสนอความก้าวหน้าและแนวโน้มในอนาคต รวมถึงข้อเสนอแนะเชิงนโยบายเพื่อส่งเสริมการยอมรับและการปฏิบัติพินัยกรรมชีวิตให้สมบูรณ์ในสังคมไทย อันจะนำไปสู่การยกระดับคุณภาพชีวิตและศักดิ์ศรีของผู้ป่วยในวาระสุดท้าย
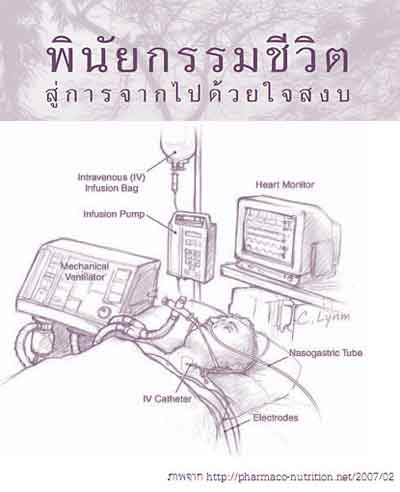
II. Living Will พินัยกรรมชีวิต : นิยามและหลักการสากล
นิยามและวัตถุประสงค์ของพินัยกรรมชีวิตและคำสั่งล่วงหน้าทางการแพทย์
Living Will พินัยกรรมชีวิต หรือที่รู้จักกันในชื่ออื่น ๆ เช่น คำสั่งล่วงหน้าทางการแพทย์ (Advance Healthcare Directive), คำสั่งส่วนบุคคล (Personal Directive), หรือคำสั่งทางการแพทย์ (Medical Directive) คือเอกสารทางกฎหมายที่จัดทำขึ้นเป็นลายลักษณ์อักษร ซึ่งระบุความประสงค์ของบุคคลเกี่ยวกับแนวทางการรักษาพยาบาลที่ต้องการหรือไม่ต้องการรับบริการ หากตนเองไม่สามารถตัดสินใจหรือสื่อสารความต้องการได้ด้วยตนเองเนื่องจากอาการเจ็บป่วยหรือภาวะทุพพลภาพ.
วัตถุประสงค์หลักของพินัยกรรมชีวิตคือการเป็นแนวทางให้กับบุคลากรทางการแพทย์และผู้ดูแล เพื่อให้มั่นใจว่าการดูแลรักษาสุขภาพจะสอดคล้องกับค่านิยม ความเชื่อ และความปรารถนาของผู้ป่วย โดยเฉพาะอย่างยิ่งในเรื่องการรักษาเพื่อยืดชีวิต. การตัดสินใจที่สามารถระบุไว้ในพินัยกรรมชีวิตครอบคลุมหลายด้าน เช่น การไม่ต้องการการช่วยฟื้นคืนชีพ (CPR), การใช้เครื่องช่วยหายใจ, การให้อาหารและน้ำทางสายยาง, การฟอกไต, การใช้ยาปฏิชีวนะ, การจัดการความเจ็บปวด, และการบริจาคอวัยวะ. นอกจากนี้ พินัยกรรมชีวิตยังมีบทบาทสำคัญในการช่วยลดภาระการตัดสินใจที่ยากลำบากให้กับผู้ดูแลและสมาชิกในครอบครัวในช่วงเวลาแห่งวิกฤตหรือความโศกเศร้า ทำให้พวกเขามีความชัดเจนในแนวทางปฏิบัติและสามารถทำตามความประสงค์ของผู้ป่วยได้อย่างมั่นใจ.
อย่างไรก็ตาม การที่นิยามสากลของพินัยกรรมชีวิตเน้นย้ำถึง “ความเป็นอิสระส่วนบุคคล” (autonomy) และการ “ลดภาระของผู้ดูแล” (relieving caregiver burden) อย่างชัดเจนนั้น อาจก่อให้เกิดความท้าทายในการนำมาปรับใช้ในบริบทสังคมไทย เนื่องจากสังคมไทยให้ความสำคัญอย่างยิ่งกับ “บทบาทของครอบครัว” ในการตัดสินใจทางการแพทย์. ความแตกต่างในหลักการพื้นฐานนี้อาจนำไปสู่ความตึงเครียดระหว่างสิทธิส่วนบุคคลของผู้ป่วยกับความคาดหวังทางวัฒนธรรมที่ให้ความสำคัญกับการตัดสินใจร่วมกันของครอบครัว ซึ่งเป็นจุดที่กฎหมายและแนวปฏิบัติในประเทศไทยพยายามจะปรับสมดุลและสร้างความเข้าใจ.
วิวัฒนาการและแนวคิดพื้นฐาน
แนวคิดพินัยกรรมชีวิตถือเป็นรูปแบบที่เก่าแก่ที่สุดของคำสั่งล่วงหน้าทางการแพทย์ โดยถูกเสนอขึ้นครั้งแรกในปี ค.ศ. 1967 โดย Luis Kutner ทนายความชาวอิลลินอยส์. Kutner ได้รับแรงบันดาลใจจากกฎหมายมรดก ซึ่งอนุญาตให้บุคคลสามารถควบคุมการจัดการทรัพย์สินของตนเองได้แม้หลังจากเสียชีวิตไปแล้ว. แนวคิดนี้จึงถูกนำมาปรับใช้กับการดูแลสุขภาพ เพื่อให้บุคคลสามารถแสดงความประสงค์เกี่ยวกับสุขภาพของตนเองล่วงหน้าได้ ในกรณีที่พวกเขาไม่สามารถสื่อสารความต้องการในปัจจุบันได้เนื่องจากความเจ็บป่วยหรือภาวะทุพพลภาพ.
การที่ Living Will พินัยกรรมชีวิต มีรากฐานมาจากกฎหมายมรดกนั้น บ่งชี้ว่าแก่นแท้ของมันคือการ “ขยายอำนาจการควบคุมตนเอง” ของบุคคลไปสู่ช่วงเวลาที่ไร้ความสามารถในการสื่อสาร ไม่ว่าจะเป็นเรื่องทรัพย์สินหรือสุขภาพ หลักการพื้นฐานของการกำหนดชะตาชีวิตด้วยตนเองนี้เป็นสิ่งที่สำคัญยิ่งในการทำความเข้าใจปรัชญาเบื้องหลังพินัยกรรมชีวิต ซึ่งมุ่งเน้นการเสริมสร้างความเป็นอิสระของผู้ป่วยและช่วยให้บุคลากรทางการแพทย์สามารถเข้าถึงข้อมูลที่เกี่ยวข้องได้อย่างรวดเร็ว เพื่อปรับปรุงคุณภาพการตัดสินใจทางคลินิกและเสริมสร้างความปลอดภัยของผู้ป่วยในระยะยาว. อย่างไรก็ตาม หลักการนี้อาจถูกประเมินค่าหรือตีความแตกต่างกันไปในแต่ละวัฒนธรรม โดยเฉพาะในสังคมที่ให้ความสำคัญกับค่านิยมแบบรวมกลุ่มหรือการตัดสินใจร่วมกันมากกว่าปัจเจกนิยม.

III. กรอบกฎหมาย Living Will พินัยกรรมชีวิต ในประเทศไทย
พระราชบัญญัติสุขภาพแห่งชาติ พ.ศ. 2550 มาตรา 12: สิทธิในการปฏิเสธการรักษา
ในประเทศไทย รากฐานทางกฎหมายสำหรับพินัยกรรมชีวิตถูกกำหนดไว้ภายใต้มาตรา 12 แห่งพระราชบัญญัติสุขภาพแห่งชาติ พ.ศ. 2550 (2007). บทบัญญัติสำคัญนี้ให้สิทธิแก่บุคคลในการทำหนังสือแสดงเจตนาไม่ประสงค์จะรับบริการสาธารณสุขที่เป็นไปเพียงเพื่อยื้อการตายในวาระสุดท้ายของตน หรือเพื่อยุติการทรมานจากการเจ็บป่วย. กฎหมายนี้รับรอง “สิทธิที่จะขอตายตามธรรมชาติ” โดยอนุญาตให้บุคคลเลือกที่จะ “จากไปตามวิถีธรรมชาติ” โดยไม่ต้องถูกผูกมัดด้วยเครื่องมือทางการแพทย์ที่เพียงแต่ยืดกระบวนการเสียชีวิตออกไปโดยไม่จำเป็น.
ความสำคัญของมาตรา 12 ยังรวมถึงการให้ความคุ้มครองทางกฎหมายแก่บุคลากรทางการแพทย์ มาตรา 12 วรรคสาม ระบุไว้อย่างชัดเจนว่า “เมื่อผู้ประกอบวิชาชีพด้านสาธารณสุขได้ปฏิบัติตามเจตนาของบุคคลตามวรรคหนึ่งแล้ว มิให้ถือว่าการกระทำนั้นเป็นความผิดและให้พ้นจากความรับผิดทั้งปวง”. การคุ้มครองทางกฎหมายนี้มีความสำคัญอย่างยิ่งในการส่งเสริมให้บุคลากรทางการแพทย์ปฏิบัติตามความประสงค์ของผู้ป่วยโดยปราศจากความกังวลเรื่องการฟ้องร้อง.
อย่างไรก็ตาม แม้มาตรา 12 จะได้รับการบัญญัติขึ้นและบังคับใช้มานานกว่า 10 ปีแล้ว แต่ยังคงพบว่ามี “ความเข้าใจที่คลาดเคลื่อน” ในวงกว้าง โดยเฉพาะในหมู่ประชาชนและบุคลากรทางการแพทย์เอง. การที่กฎหมายมีผลบังคับใช้มานานแต่ยังไม่เป็นที่รับรู้และเข้าใจอย่างถ่องแท้ แสดงให้เห็นถึงช่องว่างระหว่างเจตนารมณ์ของกฎหมายกับการรับรู้และการปฏิบัติจริงในสังคม ช่องว่างนี้เป็นอุปสรรคสำคัญที่ต้องแก้ไขผ่านการสื่อสารและการศึกษาที่ชัดเจนและต่อเนื่อง เพื่อให้สิทธิที่กฎหมายรับรองสามารถนำมาใช้ได้อย่างเต็มที่.
ความแตกต่างระหว่างพินัยกรรมชีวิตกับการุณยฆาต
ประเด็นสำคัญที่ต้องสร้างความเข้าใจอย่างชัดเจนในบริบทของประเทศไทยคือความแตกต่างระหว่างพินัยกรรมชีวิตกับการุณยฆาต (Euthanasia) หรือการทำให้เสียชีวิตอย่างเมตตา (Mercy Killing). กฎหมายไทยระบุไว้อย่างชัดเจนว่าพินัยกรรมชีวิต “ไม่ใช่” การทำหนังสือเพื่ออนุญาตให้มีการุณยฆาต.
การุณยฆาตเชิงรุก (Active Euthanasia) ซึ่งหมายถึงการกระทำโดยเจตนาเพื่อเร่งให้ผู้ป่วยเสียชีวิต เช่น การฉีดยาให้เสียชีวิต ยังคงเป็นสิ่งผิดกฎหมายอย่างเคร่งครัดภายใต้กฎหมายไทย และผู้กระทำอาจต้องรับโทษตามกฎหมายอาญาฐานฆ่าผู้อื่นโดยเจตนา. ในทางตรงกันข้าม พินัยกรรมชีวิตอนุญาตให้สิ่งที่เรียกว่า “การุณยฆาตเชิงรับ” (Passive Euthanasia) ซึ่งคือสิทธิในการปฏิเสธหรือยุติการรักษาเพื่อยืดชีวิต เมื่อผู้ป่วยอยู่ในภาวะที่ป่วยหนักระยะสุดท้ายและไม่สามารถฟื้นตัวได้. การแยกแยะนี้มีความสำคัญอย่างยิ่งและสะท้อนให้เห็นถึงปัจจัยทางกฎหมายและวัฒนธรรม รวมถึงอิทธิพลของพุทธศาสนาที่เน้นย้ำถึงความศักดิ์สิทธิ์ของชีวิตและการเสียชีวิตตามธรรมชาติ.
การที่หลายแหล่งข้อมูล ต้องเน้นย้ำถึงความแตกต่างระหว่างพินัยกรรมชีวิตกับการุณยฆาตอย่างสม่ำเสมอ สะท้อนให้เห็นว่านี่คือ “ความเข้าใจผิดที่สำคัญที่สุด” และเป็นอุปสรรคหลักในการยอมรับพินัยกรรมชีวิตในสังคมไทย ความเข้าใจผิดนี้มักเกิดจากความกังวลทางจริยธรรม ศาสนา และกฎหมาย ซึ่งทำให้ประชาชนบางส่วนยังคงลังเลที่จะจัดทำพินัยกรรมชีวิต การแก้ไขความเข้าใจผิดนี้จึงเป็นหัวใจสำคัญของการรณรงค์สร้างการรับรู้ เพื่อคลายความกังวลและสร้างความมั่นใจในการใช้สิทธิที่กฎหมายรับรอง.
ข้อกำหนดและขั้นตอนการจัดทำพินัยกรรมชีวิตตามกฎหมายไทย
การจัดทำพินัยกรรมชีวิตในประเทศไทยมีข้อกำหนดและขั้นตอนที่ต้องปฏิบัติตามเพื่อให้เอกสารมีผลสมบูรณ์ทางกฎหมาย
คุณสมบัติของผู้ทำและพยาน
ผู้ทำพินัยกรรมชีวิตต้องเป็นบุคคลที่มีอายุ 18 ปีบริบูรณ์ขึ้นไป และมีสติสัมปชัญญะบริบูรณ์ สามารถสื่อสารได้อย่างปกติในขณะที่จัดทำเอกสาร. หากผู้ทำพินัยกรรมไม่สามารถเขียนได้ด้วยตนเอง ผู้อื่นสามารถเขียนหรือพิมพ์ข้อความแทนได้ แต่ต้องระบุชื่อผู้เขียนหรือผู้พิมพ์ และผู้ทำพินัยกรรมต้องลงลายมือชื่อหรือพิมพ์ลายนิ้วมือ พร้อมมีพยานรับรองการพิมพ์ลายนิ้วมือ 2 คน.
สำหรับพยาน เอกสารควรมีพยานอย่างน้อย 2 คน. พยานควรเป็นผู้ที่ไม่มีส่วนได้เสียในทรัพย์สินของผู้ทำพินัยกรรมและไม่มีผลประโยชน์ทับซ้อน. คุณสมบัติของพยานโดยทั่วไปคือต้องบรรลุนิติภาวะ ไม่เป็นบุคคลวิกลจริต หรือบุคคลซึ่งศาลสั่งให้เป็นผู้เสมือนไร้ความสามารถ และไม่ใช่บุคคลที่หูหนวก เป็นใบ้ หรือตาบอดทั้งสองข้าง. ในบางกรณีหรือบางสถานพยาบาล อาจมีการแนะนำให้มีทนายความหรือทนายความสาธารณะเป็นพยานคนแรก และญาติสนิท (เช่น คู่สมรสหรือบุตรที่บรรลุนิติภาวะ) เป็นพยานคนที่สอง เพื่อเพิ่มความน่าเชื่อถือและความสมบูรณ์ของเอกสาร.
ข้อมูลที่ต้องระบุในเอกสาร
พินัยกรรมชีวิตต้องจัดทำเป็นลายลักษณ์อักษร และควรเขียนเป็นภาษาไทย เพื่อให้บุคลากรทางการแพทย์และหน่วยงานที่เกี่ยวข้องในประเทศไทยสามารถทำความเข้าใจและบังคับใช้ได้อย่างชัดเจน. ข้อมูลสำคัญที่ต้องระบุในเอกสารประกอบด้วย:
- ชื่อ-นามสกุล อายุ เลขบัตรประจำตัวประชาชน ที่อยู่ และเบอร์โทรศัพท์ที่ติดต่อได้ของผู้ทำพินัยกรรม.
- วัน เดือน ปี ที่จัดทำหนังสือ.
- ระบุประเภทของการรักษาพยาบาลที่ต้องการหรือไม่ต้องการอย่างชัดเจน เช่น การปั๊มหัวใจ การใส่ท่อช่วยหายใจ การให้อาหารทางสายยาง ในกรณีที่ป่วยระยะสุดท้ายหรืออยู่ในภาวะโคม่าที่ไม่สามารถฟื้นตัวได้.
- ชื่อ-นามสกุล อายุ เลขบัตรประจำตัวประชาชนของพยาน และความสัมพันธ์กับผู้ทำพินัยกรรม.
- อาจระบุชื่อบุคคลใกล้ชิดที่ผู้ทำพินัยกรรมไว้วางใจให้ทำหน้าที่เป็นผู้แสดงเจตนาแทนด้านสุขภาพ (Healthcare Proxy) เพื่ออธิบายเจตนาที่แท้จริงหากข้อความไม่ชัดเจน และตัดสินใจร่วมกับทีมแพทย์หากผู้ป่วยไม่สามารถสื่อสารได้.
- อาจระบุรายละเอียดอื่น ๆ ที่มีความสำคัญต่อผู้ป่วย เช่น ความประสงค์ที่จะเสียชีวิตที่บ้าน , ความต้องการการดูแลทางจิตใจ, หรือการปฏิบัติตามความเชื่อทางศาสนาหรือวัฒนธรรม.
การจัดเก็บ การแก้ไข และการยกเลิก
เพื่อความมั่นใจว่าพินัยกรรมชีวิตจะถูกนำไปใช้เมื่อจำเป็น ควรจัดทำเอกสารอย่างน้อย 2 ชุด โดยเก็บต้นฉบับไว้กับตนเองหรือญาติที่ไว้ใจ และมอบสำเนาที่รับรองความถูกต้องให้กับผู้แสดงเจตนาแทน พยาน คนใกล้ชิด และโรงพยาบาลหรือทีมแพทย์ที่ดูแล. เมื่อเข้ารับการรักษาในโรงพยาบาล ควรแจ้งและมอบเอกสารให้ทีมแพทย์โดยเร็วที่สุด.
พินัยกรรมชีวิตสามารถเปลี่ยนแปลงหรือยกเลิกได้ตลอดเวลาที่ผู้ทำยังมีสติสัมปชัญญะบริบูรณ์. การเปลี่ยนแปลงสามารถทำได้โดยการจัดทำหนังสือฉบับใหม่ หรือโดยการขีดฆ่าหรือเพิ่มเติมข้อความในฉบับเดิมพร้อมลงลายมือชื่อและระบุวันที่แก้ไข. เอกสารฉบับที่ทำล่าสุดและได้แจ้งให้ทีมแพทย์ทราบแล้ว จะเป็นฉบับที่มีผลบังคับใช้. สิ่งสำคัญคือต้องแจ้งให้ผู้เกี่ยวข้องทุกฝ่าย (ผู้แสดงเจตนาแทน พยาน ทีมแพทย์ และสถานพยาบาลที่เก็บสำเนาไว้) ทราบถึงการเปลี่ยนแปลงหรือการยกเลิกทุกครั้ง.
แม้กฎหมายไทยจะไม่ได้กำหนดให้ต้องมีการรับรองเอกสารโดยทนายความ (Notarization) แต่บางหน่วยงานหรือโรงพยาบาลเอกชนอาจแนะนำให้ทำเพื่อเพิ่มความมั่นใจ. นอกจากนี้ บางโรงพยาบาลอาจแนะนำให้มีการต่ออายุพินัยกรรมทุก 3 ปี เพื่อให้แน่ใจว่าเป็นเอกสารฉบับล่าสุด แม้กฎหมายไทยจะไม่ได้บังคับก็ตาม.
ความหลากหลายของข้อกำหนดเกี่ยวกับจำนวนพยาน และคำแนะนำเพิ่มเติมเกี่ยวกับผู้รับรอง (เช่น ทนายความหรือทนายความสาธารณะ) บ่งชี้ว่ายังขาด “แนวปฏิบัติที่เป็นมาตรฐานและชัดเจน” จากหน่วยงานกลางที่กำกับดูแล ทำให้ประชาชนและผู้ให้บริการอาจเกิดความสับสนและอาจส่งผลต่อความสมบูรณ์ทางกฎหมายของเอกสารในทางปฏิบัติได้ ความไม่สอดคล้องกันนี้แสดงถึงช่องว่างระหว่างเจตนารมณ์ของกฎหมายกับการนำไปปฏิบัติ ซึ่งอาจนำไปสู่ข้อพิพาทหรือการที่เจตนาของผู้ป่วยไม่ได้รับการเคารพ.
ตาราง: เปรียบเทียบข้อกำหนดการทำ Living Will พินัยกรรมชีวิต และพินัยกรรมทั่วไปในประเทศไทย
เพื่อทำความเข้าใจความแตกต่างทางกฎหมายระหว่างพินัยกรรมชีวิตและพินัยกรรมทั่วไป ซึ่งใช้คำว่า “พินัยกรรม” คล้ายกันในภาษาไทย ตารางต่อไปนี้จะเปรียบเทียบข้อกำหนดที่สำคัญ:
| คุณสมบัติ | พินัยกรรมชีวิต (Living Will) | พินัยกรรมแบบธรรมดา (Ordinary Will) | พินัยกรรมแบบเขียนเองทั้งฉบับ (Holographic Will) |
| กฎหมายอ้างอิง | พ.ร.บ.สุขภาพแห่งชาติ พ.ศ. 2550 มาตรา 12 | ประมวลกฎหมายแพ่งและพาณิชย์ มาตรา 1656 | ประมวลกฎหมายแพ่งและพาณิชย์ มาตรา 1657 |
| วัตถุประสงค์ | แสดงเจตนาการรักษาพยาบาลในวาระสุดท้ายของชีวิต เมื่อไม่สามารถสื่อสารได้ | จัดการทรัพย์สินและหนี้สินหลังเสียชีวิต | จัดการทรัพย์สินและหนี้สินหลังเสียชีวิต |
| จำนวนพยาน | อย่างน้อย 2 คน (บางแหล่งระบุ 1 คน หรือทนายความ + ญาติ) | อย่างน้อย 2 คน | ไม่จำเป็นต้องมีพยาน |
| คุณสมบัติพยาน | ไม่เป็นผู้รับผลประโยชน์จากทรัพย์สิน, ไม่มีผลประโยชน์ทับซ้อน, บรรลุนิติภาวะ, มีสติสัมปชัญญะ | ไม่เป็นผู้รับทรัพย์ตามพินัยกรรม, บรรลุนิติภาวะ, มีสติสัมปชัญญะ | ไม่มีข้อกำหนดเฉพาะสำหรับพยาน (เนื่องจากไม่จำเป็นต้องมี) |
| การรับรองโดยเจ้าหน้าที่/ทนายความ | ไม่จำเป็นตามกฎหมาย (แต่บางแห่งแนะนำ) | ไม่จำเป็น (เว้นแต่เป็นพินัยกรรมแบบเอกสารฝ่ายเมือง) | ไม่จำเป็น |
| การเปลี่ยนแปลง/ยกเลิก | ทำได้ตลอดเวลา โดยฉบับล่าสุดมีผลบังคับใช้ | ทำได้ตลอดเวลา โดยฉบับล่าสุดมีผลบังคับใช้ | ทำได้ตลอดเวลา โดยฉบับล่าสุดมีผลบังคับใช้ |
| ผลบังคับใช้ | เมื่อผู้ทำไม่สามารถสื่อสารเจตนาได้ และอยู่ในวาระสุดท้ายของชีวิต | มีผลเมื่อผู้ทำพินัยกรรมเสียชีวิต | มีผลเมื่อผู้ทำพินัยกรรมเสียชีวิต |
ตารางนี้ช่วยให้เห็นความแตกต่างที่ชัดเจนระหว่างพินัยกรรมชีวิตซึ่งเป็นเครื่องมือด้านสุขภาพ กับพินัยกรรมทั่วไปที่เกี่ยวข้องกับการจัดการทรัพย์สิน ความเข้าใจในความแตกต่างนี้มีความสำคัญอย่างยิ่งต่อสาธารณชน เพื่อป้องกันความสับสนทางกฎหมายและเพื่อให้มั่นใจว่าเจตนาของผู้ป่วยจะได้รับการเคารพอย่างถูกต้องตามวัตถุประสงค์ที่แท้จริงของเอกสารแต่ละประเภท.
IV. การดูแลทางการแพทย์และ Living Will พินัยกรรมชีวิต
ประเภทของการรักษาที่สามารถปฏิเสธได้ตามเจตนา
พินัยกรรมชีวิตเป็นเอกสารที่เปิดโอกาสให้บุคคลสามารถระบุความประสงค์เกี่ยวกับประเภทของการรักษาพยาบาลที่ต้องการหรือไม่ต้องการรับบริการอย่างละเอียด โดยเฉพาะอย่างยิ่งการรักษาที่มุ่งเน้นเพียงการยืดชีวิตออกไปในวาระสุดท้าย ซึ่งอาจไม่นำมาซึ่งการฟื้นตัวหรือคุณภาพชีวิตที่ดีขึ้น. การตัดสินใจเหล่านี้สะท้อนถึงค่านิยมส่วนบุคคลเกี่ยวกับชีวิตและความตาย.
ประเภทของการรักษาที่มักถูกระบุในพินัยกรรมชีวิต ได้แก่:
- การช่วยฟื้นคืนชีพ (Cardiopulmonary Resuscitation – CPR): รวมถึงการปั๊มหัวใจและใช้เครื่องกระตุ้นหัวใจด้วยไฟฟ้า เมื่อหัวใจหยุดเต้น.
- การใช้เครื่องช่วยหายใจ (Mechanical Ventilation): การใช้เครื่องจักรช่วยหายใจเมื่อผู้ป่วยไม่สามารถหายใจได้เอง.
- การให้อาหารและน้ำทางสายยาง (Tube Feeding): การให้สารอาหารและน้ำผ่านท่อที่สอดเข้าทางหลอดเลือดดำหรือกระเพาะอาหาร.
- การฟอกไต (Dialysis): กระบวนการกำจัดของเสียออกจากเลือดและจัดการระดับของเหลวเมื่อไตไม่ทำงาน.
- การใช้ยาปฏิชีวนะหรือยาต้านไวรัส (Antibiotics or Antiviral Medications): การตัดสินใจว่าจะรักษาการติดเชื้อด้วยยาหลายชนิด หรือปล่อยให้การติดเชื้อเป็นไปตามธรรมชาติเมื่อใกล้ถึงวาระสุดท้ายของชีวิต.
- การปิดการทำงานของเครื่องกระตุ้นหัวใจถาวร (Pacemakers) และเครื่องกระตุกหัวใจไฟฟ้าชนิดฝัง (ICDs): หากผู้ป่วยมีอุปกรณ์เหล่านี้ สามารถระบุความประสงค์ที่จะให้ปิดการทำงานได้.
- การขอไม่ให้ส่งตัวไปห้องฉุกเฉินหรือการไม่รับเข้ารักษาในโรงพยาบาล.
นอกจากนี้ พินัยกรรมชีวิตยังสามารถระบุความประสงค์เกี่ยวกับด้านอื่น ๆ ของการดูแลได้ เช่น การจัดการความเจ็บปวด (Pain Management), การดูแลแบบประคับประคอง (Comfort Care หรือ Palliative Care) ซึ่งมุ่งเน้นการทำให้ผู้ป่วยรู้สึกสบายและจัดการความเจ็บปวด , รวมถึงความประสงค์ในการบริจาคอวัยวะและเนื้อเยื่อ.
บทบาทและแนวปฏิบัติของบุคลากรทางการแพทย์
บุคลากรทางการแพทย์มีบทบาทสำคัญในการปฏิบัติตามเจตนาที่ระบุไว้ในพินัยกรรมชีวิตที่ถูกต้องตามกฎหมาย. ก่อนที่จะปฏิบัติตามคำแนะนำในพินัยกรรมชีวิต แพทย์จะต้องยืนยันก่อนว่าผู้ป่วยมีภาวะทางการแพทย์ที่จำกัดชีวิตซึ่งไม่สามารถรักษาได้อย่างมีประสิทธิภาพอีกต่อไป และจำเป็นต้องมีความเห็นที่สองจากแพทย์ผู้เชี่ยวชาญคนอื่นเสมอ. ในกรณีที่ผู้ป่วยยังมีสติสัมปชัญญะและสามารถสื่อสารได้ แพทย์จะขอให้ผู้ป่วยยืนยันอีกครั้งว่ายังคงต้องการให้ปฏิบัติตามคำสั่งในพินัยกรรมชีวิต.
แพทย์ผู้รักษาจะพยายามอย่างเต็มที่เพื่อแจ้งให้ครอบครัวของผู้ป่วยทราบก่อนที่จะหยุดการรักษาเพื่อยื้อชีวิตตามเจตนารมณ์ของผู้ป่วย. สิ่งสำคัญคือ มาตรา 12 วรรคสาม ของพระราชบัญญัติสุขภาพแห่งชาติ พ.ศ. 2550 ได้ให้ความคุ้มครองทางกฎหมายอย่างชัดเจนแก่บุคลากรทางการแพทย์ โดยระบุว่า “เมื่อผู้ประกอบวิชาชีพด้านสาธารณสุขได้ปฏิบัติตามเจตนาของบุคคลตามวรรคหนึ่งแล้ว มิให้ถือว่าการกระทำนั้นเป็นความผิดและให้พ้นจากความรับผิดทั้งปวง”. การคุ้มครองนี้มีความสำคัญอย่างยิ่งในการลดความกังวลและเพิ่มความมั่นใจให้กับบุคลากรทางการแพทย์ในการปฏิบัติตามความประสงค์ของผู้ป่วย ซึ่งเป็นปัจจัยสำคัญที่ช่วยให้สิทธิของผู้ป่วยสามารถนำมาใช้ได้อย่างแท้จริงในทางปฏิบัติ.
การปฏิบัติตามพินัยกรรมชีวิต ไม่ได้หมายถึงการทอดทิ้งผู้ป่วยหรือการละเลยหน้าที่. ในทางตรงกันข้าม ผู้ป่วยยังคงได้รับการดูแลอย่างต่อเนื่อง โดยเฉพาะการดูแลแบบประคับประคอง (Palliative Care) ซึ่งมุ่งเน้นการจัดการความเจ็บปวดและทำให้ผู้ป่วยรู้สึกสบายที่สุดในช่วงเวลาสุดท้ายของชีวิต.
การดูแลแบบประคับประคอง (Palliative Care) และความเชื่อมโยงกับพินัยกรรมชีวิต
การดูแลแบบประคับประคอง (Palliative Care) เป็นองค์ประกอบสำคัญของการดูแลผู้ป่วยระยะสุดท้าย และมีความเชื่อมโยงอย่างใกล้ชิดกับแนวคิดของพินัยกรรมชีวิต. แม้ผู้ป่วยจะเลือกที่จะปฏิเสธการรักษาเพื่อยืดชีวิตตามที่ระบุในพินัยกรรมชีวิต แต่พวกเขาก็จะยังคงได้รับการดูแลแบบประคับประคองอย่างต่อเนื่อง.
การดูแลแบบประคับประคองมุ่งเน้นที่การบรรเทาความทุกข์ทรมานและเพิ่มคุณภาพชีวิตของผู้ป่วยและครอบครัว โดยไม่ได้มุ่งเน้นการรักษาโรคให้หายขาด. การดูแลนี้ครอบคลุมหลายด้าน เช่น การจัดการความเจ็บปวดและอาการต่างๆ (symptom control), การดูแลทางจิตใจ สังคม และจิตวิญญาณ. เป้าหมายคือการช่วยให้ผู้ป่วยใช้ชีวิตในช่วงสุดท้ายได้อย่างสงบ ไม่เกิดความทุกข์ทรมาน และจากไปอย่างมีศักดิ์ศรีตามธรรมชาติ.
การเชื่อมโยงพินัยกรรมชีวิตกับการดูแลแบบประคับประคองอย่างชัดเจนนี้ เป็นการ “ปรับกรอบแนวคิด” ของการเสียชีวิตในวาระสุดท้ายในสังคมไทย. แทนที่จะมองว่าการปฏิเสธการรักษาเป็นการ “ละทิ้ง” ผู้ป่วยหรือการหยุดการดูแลทั้งหมด การดำเนินการนี้เป็นการเปลี่ยนรูปแบบการรักษาไปสู่การเน้น “คุณภาพชีวิต” และ “ความสงบ” ในช่วงเวลาที่เหลืออยู่ ซึ่งสอดคล้องกับค่านิยมทางวัฒนธรรมและศาสนาที่ให้ความสำคัญกับความเมตตาและการจากไปอย่างเป็นธรรมชาติ. การเน้นย้ำถึงการดูแลแบบประคับประคองช่วยลดความกังวลทางวัฒนธรรมและศาสนาที่อาจมองว่าการปฏิเสธการรักษาเป็นการทอดทิ้งหรือการไม่กตัญญู ทำให้แนวคิดพินัยกรรมชีวิตได้รับการยอมรับในสังคมไทยได้ง่ายขึ้น.
V. มิติทางสังคม วัฒนธรรม และศาสนา
บทบาทของครอบครัวในการตัดสินใจดูแลผู้ป่วยระยะสุดท้าย
ในสังคมไทย ครอบครัวมีบทบาทสำคัญอย่างยิ่งในการตัดสินใจเกี่ยวกับการดูแลสุขภาพของผู้ป่วย โดยเฉพาะอย่างยิ่งในวาระสุดท้ายของชีวิต. งานวิจัยพบว่าผู้เข้าร่วมการศึกษาถึง 91.4% มีความเห็นว่า หากจะเขียนพินัยกรรมชีวิต ควรมีการพูดคุยตกลงกับญาติก่อน. นี่สะท้อนให้เห็นถึงค่านิยมที่ฝังรากลึกในวัฒนธรรมไทยที่ให้ความสำคัญกับการตัดสินใจร่วมกันของครอบครัว และความกตัญญูต่อบุพการี.
อย่างไรก็ตาม บทบาทของครอบครัวก็อาจนำมาซึ่งความท้าทายเช่นกัน มีผู้เข้าร่วมวิจัยถึง 42.8% ที่เห็นด้วยกับการที่ญาติจะปกปิดความจริงหากผู้ป่วยเป็นโรคระยะสุดท้าย เพราะกลัวว่าอาการของผู้ป่วยจะทรุดลงเร็วหากทราบความจริง. การกระทำเช่นนี้ แม้จะมาจากความรักและความหวังดี แต่ก็อาจขัดแย้งกับหลักการความเป็นอิสระส่วนบุคคล (autonomy) ซึ่งเป็นหัวใจสำคัญของพินัยกรรมชีวิต.
ความสำคัญอย่างยิ่งของบทบาทครอบครัวในการตัดสินใจทางการแพทย์ในสังคมไทย โดยเฉพาะการปกปิดข้อมูลด้วยความหวังดี สร้าง “ความตึงเครียดโดยธรรมชาติ” กับหลักการความเป็นอิสระส่วนบุคคลของพินัยกรรมชีวิต. การนำพินัยกรรมชีวิตมาใช้ในบริบทไทยจึงต้องไม่เพียงแค่ให้ความรู้แก่ปัจเจกบุคคลเท่านั้น แต่ต้องมุ่งเน้นการส่งเสริมการสื่อสารที่เปิดเผยและเคารพซึ่งกันและกันภายในครอบครัว เพื่อให้เจตนารมณ์ของผู้ป่วยได้รับการยอมรับและปฏิบัติจริง. การมีบุคคลใกล้ชิดที่ผู้ป่วยไว้วางใจให้ทำหน้าที่เป็นผู้แสดงเจตนาแทนด้านสุขภาพ (Healthcare Proxy) ก็เป็นอีกทางเลือกหนึ่งที่ช่วยให้การตัดสินใจเป็นไปตามความประสงค์ของผู้ป่วย โดยมีครอบครัวเป็นผู้สนับสนุน.

ทัศนคติทางวัฒนธรรมและศาสนา (พุทธศาสนา) ต่อชีวิต ความตาย และการยื้อชีวิต
พุทธศาสนา ซึ่งเป็นศาสนาหลักของประเทศไทย มีอิทธิพลอย่างมากต่อทัศนคติของคนไทยเกี่ยวกับชีวิต ความตาย และการดูแลในวาระสุดท้าย. พุทธศาสนาเช่นเดียวกับศาสนาหลักอื่นๆ มักจะเน้นย้ำถึงความศักดิ์สิทธิ์ของชีวิตและการเสียชีวิตตามธรรมชาติ. แนวคิดเรื่อง “ตายดี” หรือ “การจากไปอย่างสงบ” เป็นสิ่งที่สอดคล้องกับหลักธรรมทางพุทธศาสนา และสามารถเชื่อมโยงกับวัตถุประสงค์ของพินัยกรรมชีวิตได้.
อย่างไรก็ตาม ยังคงมีข้อกังวลทางสังคมและศาสนาบางประการที่อาจเป็นอุปสรรคต่อการยอมรับพินัยกรรมชีวิตในวงกว้าง มีความเข้าใจผิดหรือความรู้สึกว่าการทำพินัยกรรมชีวิตอาจถูกมองว่าเป็นการ “ทำบาป” หรือ “อกตัญญู” ต่อชีวิตที่พ่อแม่ให้มา. ข้อกังวลเหล่านี้ไม่ใช่เพียงความเข้าใจผิดทางกฎหมาย แต่เป็น “อุปสรรคทางจิตวิญญาณและวัฒนธรรมที่ลึกซึ้ง” ที่ต้องได้รับการแก้ไขอย่างละเอียดอ่อน.
การส่งเสริมพินัยกรรมชีวิตในสังคมไทยจึงควรเน้นการสื่อสารที่เชื่อมโยงกับหลักธรรมทางพุทธศาสนาเรื่องการปล่อยวาง การยอมรับธรรมชาติของชีวิตและความตาย และการจากไปอย่างสงบ เพื่อให้พินัยกรรมชีวิตถูกมองว่าเป็น “ทางเลือกที่เมตตา” และเป็นส่วนหนึ่งของการเตรียมตัวที่ดีสำหรับชีวิต ไม่ใช่การปฏิเสธความรับผิดชอบหรือการกระทำที่ขัดต่อหลักศาสนาหรือวัฒนธรรม. การให้ความรู้ที่ถูกต้องว่าพินัยกรรมชีวิตคือการเลือกที่จะไม่ยืดความทุกข์ทรมาน และยังคงได้รับการดูแลแบบประคับประคองอย่างต่อเนื่อง จะช่วยคลายความกังวลและส่งเสริมการยอมรับในมิติทางศาสนาและวัฒนธรรมได้.
ความท้าทายทางสังคมและประเด็นความขัดแย้ง
นอกเหนือจากความเข้าใจผิดเรื่องการุณยฆาตและข้อกังวลทางศาสนาแล้ว พินัยกรรมชีวิตยังเผชิญกับความท้าทายทางสังคมและประเด็นความขัดแย้งหลายประการในบริบทของประเทศไทย. ประการแรก คือความเข้าใจผิดที่ยังคงมีอยู่ว่าพินัยกรรมชีวิตเป็นการอนุญาตให้มีการุณยฆาต ซึ่งเป็นสิ่งที่ผิดกฎหมายและขัดต่อค่านิยมทางศาสนาและวัฒนธรรม.
ประการที่สอง คือศักยภาพที่จะเกิดความขัดแย้งภายในครอบครัว หากเจตนาของผู้ป่วยไม่ชัดเจน หรือญาติไม่ทราบหรือไม่เห็นด้วยกับพินัยกรรมชีวิตที่ผู้ป่วยได้จัดทำไว้. ในสังคมที่ครอบครัวมีบทบาทสำคัญในการตัดสินใจทางการแพทย์ การที่สมาชิกในครอบครัวมีความเห็นไม่ตรงกันอาจนำไปสู่ความตึงเครียดทางอารมณ์และข้อพิพาททางกฎหมายได้.
ประการที่สาม คืออุปสรรคทางวัฒนธรรมในการสื่อสารเรื่องความตาย. ในวัฒนธรรมไทย การพูดถึงความตายมักถูกมองว่าเป็นเรื่องไม่ดี เป็นลางร้าย หรือเป็นสิ่งที่ไม่ควรพูดถึงในขณะที่ยังมีสุขภาพแข็งแรง. ทัศนคตินี้ทำให้เกิดการหลีกเลี่ยงการพูดคุยเรื่องการวางแผนดูแลในวาระสุดท้าย ทำให้หลายคนไม่ได้จัดทำพินัยกรรมชีวิตไว้ล่วงหน้า.
อย่างไรก็ตาม การที่พินัยกรรมชีวิตสามารถ “ลดความขัดแย้งในครอบครัว” ได้นั้น เป็นประโยชน์สำคัญที่ควรเน้นย้ำในการสื่อสาร. ในสังคมที่ครอบครัวมีบทบาทสูง การมีเอกสารที่ชัดเจนและผ่านการพูดคุยล่วงหน้าจะช่วยให้ญาติไม่ต้องแบกรับภาระการตัดสินใจที่ยากลำบากเพียงลำพัง และลดโอกาสเกิดข้อพิพาทในภายหลัง. เมื่อเจตนาของผู้ป่วยได้รับการบันทึกไว้เป็นลายลักษณ์อักษรและสื่อสารกับครอบครัวอย่างเปิดเผย จะช่วยสร้างความเข้าใจร่วมกันและลดความรู้สึกผิดหรือความขัดแย้งที่อาจเกิดขึ้นได้.
VI. ความท้าทายและอุปสรรคในการขับเคลื่อนพินัยกรรมชีวิตในประเทศไทย
แม้จะมีกรอบกฎหมายรองรับและประโยชน์ที่ชัดเจน แต่การขับเคลื่อนพินัยกรรมชีวิตในประเทศไทยยังคงเผชิญกับความท้าทายและอุปสรรคหลายประการที่ต้องได้รับการแก้ไข.
การรับรู้และความเข้าใจของประชาชนในวงกว้าง
หนึ่งในอุปสรรคสำคัญที่สุดคือระดับการรับรู้และความเข้าใจของประชาชนเกี่ยวกับพินัยกรรมชีวิตและสิทธิตามกฎหมาย. ผลสำรวจพบว่าประชาชนส่วนใหญ่ถึง 66.3% ไม่ทราบว่าประเทศไทยมีพระราชบัญญัติสุขภาพแห่งชาติ พ.ศ. 2550 มาตรา 12 ซึ่งเป็นกฎหมายที่รับรองสิทธิในการทำพินัยกรรมชีวิต. ยิ่งไปกว่านั้น แม้ว่า 58.7% ของผู้ตอบแบบสอบถามจะมีความประสงค์ที่จะจัดทำพินัยกรรมชีวิต แต่กลับมีถึง 77.3% ที่ไม่ทราบว่าต้องทำอย่างไรหรือมีวิธีการทำอย่างไร.
ช่องว่างขนาดใหญ่ระหว่าง “ความต้องการที่จะทำ” พินัยกรรมชีวิต กับ “ความไม่รู้ขั้นตอนการทำ” แสดงให้เห็นว่าอุปสรรคหลักไม่ใช่การขาดความสนใจ แต่เป็นการขาด “ช่องทางและกระบวนการที่เข้าถึงง่ายและชัดเจน” ในการทำให้เจตนาเป็นจริง. การรณรงค์จึงต้องเปลี่ยนจากการให้ข้อมูลเชิงแนวคิดไปสู่การให้คำแนะนำเชิงปฏิบัติที่เข้าใจง่าย เพื่อให้ประชาชนสามารถนำความสนใจไปสู่การปฏิบัติได้จริง. นอกจากนี้ ยังคงมีความเข้าใจผิดอย่างแพร่หลายว่าพินัยกรรมชีวิตคือการเร่งการตายหรือการุณยฆาต ซึ่งเป็นสิ่งที่ต้องแก้ไขอย่างเร่งด่วนผ่านการสื่อสารที่ชัดเจนและต่อเนื่อง. การกระจายองค์ความรู้ในเรื่องการวางแผนดูแลตนเองระยะท้ายและการทำพินัยกรรมชีวิตไปสู่กลุ่มคนรุ่นใหม่และวัยทำงานก็เป็นเป้าหมายสำคัญ เพื่อสร้างความตระหนักและการวางแผนล่วงหน้าก่อนที่วาระสุดท้ายของชีวิตจะมาถึง.
ทัศนคติและการปฏิบัติของบุคลากรทางการแพทย์
บุคลากรทางการแพทย์ ซึ่งเป็นผู้มีบทบาทสำคัญในการบังคับใช้พินัยกรรมชีวิต ยังคงมีข้อจำกัดด้านความรู้ความเข้าใจและการปฏิบัติ. งานวิจัยพบว่าบุคลากรทางการแพทย์บางส่วนยังไม่เข้าใจหรือเข้าถึงองค์ความรู้เกี่ยวกับพินัยกรรมชีวิตอย่างถ่องแท้. แม้ว่าพยาบาลวิชาชีพจะมีความรู้และทัศนคติเชิงบวกเกี่ยวกับการแสดงเจตนาการรักษาล่วงหน้าอยู่ในระดับมาก แต่การปฏิบัติจริงกลับยังอยู่ในระดับน้อย. แพทย์ส่วนใหญ่ยืนยันว่าการแสดงเจตนาการรักษาล่วงหน้ามีประโยชน์และเป็นการเคารพความต้องการของผู้ป่วย.
การที่บุคลากรทางการแพทย์มีความรู้และทัศนคติเชิงบวก แต่การปฏิบัติจริงยังอยู่ในระดับต่ำ บ่งชี้ว่ามี “อุปสรรคเชิงโครงสร้างหรือเชิงปฏิบัติ” นอกเหนือจากความรู้ความเข้าใจ. อุปสรรคเหล่านี้อาจรวมถึงความไม่คุ้นเคยกับกระบวนการที่ชัดเจน, การขาดแบบฟอร์มมาตรฐาน, ความกังวลในการสื่อสารกับครอบครัว, หรือการขาดระบบสนับสนุนจากผู้บริหาร. การแก้ไขปัญหานี้จำเป็นต้องมีการฝึกอบรมเชิงปฏิบัติที่เน้นการนำความรู้ไปสู่การปฏิบัติจริง และการสร้างระบบสนับสนุนที่เอื้อต่อการทำหน้าที่ของบุคลากรทางการแพทย์.
ข้อกังวลและแนวทางแก้ไขจากแพทยสภา
ในช่วงแรกของการบังคับใช้มาตรา 12 แพทยสภาได้แสดงข้อกังวลทางกฎหมายบางประการ ซึ่งก่อให้เกิดความไม่สบายใจในหมู่แพทย์ผู้ปฏิบัติงาน. ศาสตราจารย์แสวง บุญเฉลิมวิภาส ผู้มีส่วนร่วมในการร่างกฎหมาย ได้วิพากษ์วิจารณ์ว่าข้อกังวลบางประเด็น เช่น ความเสี่ยงที่แพทย์จะถูกฟ้องร้อง หรือความจำเป็นที่แพทย์ต้องตรวจสอบความแท้จริงของเอกสารพินัยกรรมชีวิตอย่างละเอียด เป็นการสร้างปัญหาที่ไม่จำเป็นและอาจบั่นทอนความสัมพันธ์ระหว่างแพทย์ ผู้ป่วย และครอบครัว.
ความขัดแย้งและข้อกังวลที่แพทยสภาเคยหยิบยกขึ้นมา แม้จะได้รับการชี้แจงภายหลัง แสดงให้เห็นถึง “ความสำคัญของการสร้างความเข้าใจและการประสานงานที่แนบแน่น” ระหว่างหน่วยงานกำกับดูแลวิชาชีพ (เช่น แพทยสภา) กับหน่วยงานที่ออกกฎหมาย (เช่น สำนักงานคณะกรรมการสุขภาพแห่งชาติ) และผู้ปฏิบัติงาน. การขาดความสอดคล้องกันของแนวทางปฏิบัติจากหน่วยงานที่มีอำนาจสามารถบ่อนทำลายความเชื่อมั่นและขัดขวางการนำนโยบายไปปฏิบัติอย่างมีประสิทธิภาพ.
อุปสรรคเชิงระบบและการบังคับใช้
อุปสรรคเชิงระบบที่สำคัญคือ การจัดเก็บเอกสารพินัยกรรมชีวิตที่ทำไว้ในรูปแบบกระดาษซึ่งมักจะกระจัดกระจายอยู่ในโรงพยาบาลต่างๆ ทำให้ยากต่อการเข้าถึงเมื่อผู้ป่วยอยู่ในภาวะวิกฤตและไม่สามารถสื่อสารได้. การที่เอกสารไม่สามารถเข้าถึงได้ในเวลาที่จำเป็น ทำให้เจตนาของผู้ป่วยไม่ได้รับการเคารพและนำไปปฏิบัติ.
นอกจากนี้ ยังขาดแบบฟอร์มพินัยกรรมชีวิตที่เป็นมาตรฐานและเข้าใจง่าย ซึ่งเป็นที่ยอมรับในวงกว้างทั่วประเทศ. การไม่มีแบบฟอร์มที่สอดคล้องกันอาจทำให้เกิดความไม่แน่นอนในการยอมรับและบังคับใช้เอกสารในสถานพยาบาลต่างๆ. การจัดเก็บเอกสารที่กระจัดกระจายนี้เป็น “อุปสรรคเชิงปฏิบัติ” ที่สำคัญที่สุดในการบังคับใช้พินัยกรรมชีวิตอย่างมีประสิทธิภาพ. แม้ผู้ป่วยจะทำเอกสารไว้แล้ว แต่หากบุคลากรทางการแพทย์ไม่สามารถเข้าถึงได้ในเวลาวิกฤต เอกสารนั้นก็ไร้ประโยชน์ ซึ่งเป็นจุดที่ระบบ e-Living Will เข้ามาตอบโจทย์โดยตรง.
VII. ความก้าวหน้าและแนวโน้มในอนาคต
แม้จะมีความท้าทายหลายประการ แต่ประเทศไทยได้แสดงให้เห็นถึงความมุ่งมั่นในการส่งเสริมและทำให้พินัยกรรมชีวิตเป็นส่วนหนึ่งของการวางแผนดูแลสุขภาพในวาระสุดท้าย.
โครงการรณรงค์และส่งเสริมการรับรู้
สำนักงานคณะกรรมการสุขภาพแห่งชาติ (สช.) และกระทรวงสาธารณสุข (สธ.) มีบทบาทสำคัญในการขับเคลื่อนและเผยแพร่องค์ความรู้เรื่องพินัยกรรมชีวิต. มีการเสนอให้ผลิตสื่อในรูปแบบความบันเทิงที่แฝงเนื้อหาเกี่ยวกับการดูแลระยะท้ายแบบประคับประคองและการทำพินัยกรรมชีวิต เพื่อให้เข้าถึงกลุ่มคนรุ่นใหม่และวัยทำงาน ซึ่งเป็นกลุ่มเป้าหมายสำคัญที่ควรให้ความสำคัญกับการวางแผนดูแลตนเองล่วงหน้า.
การที่ สช. และ สธ. มุ่งเน้นการ “กระจายองค์ความรู้” เรื่องพินัยกรรมชีวิตไปสู่ “คนรุ่นใหม่และวัยทำงาน” แสดงให้เห็นถึงการมองการณ์ไกลในการสร้าง “วัฒนธรรมการวางแผนล่วงหน้า” ในสังคม. การลงทุนในการศึกษาและสื่อสารกับกลุ่มประชากรเหล่านี้จะช่วยให้แนวคิดพินัยกรรมชีวิตเป็นส่วนหนึ่งของการวางแผนชีวิตปกติ ไม่ใช่แค่เรื่องของผู้ป่วยระยะสุดท้ายเท่านั้น ซึ่งจะนำไปสู่การยอมรับในระยะยาว. นอกจากนี้ จังหวัดเพชรบุรียังเป็นหนึ่งในจังหวัดต้นแบบที่ได้พัฒนาการดูแลแบบประคับประคองและส่งเสริมการทำพินัยกรรมชีวิตอย่างเป็นรูปธรรม. โครงการรณรงค์อื่นๆ ที่เกี่ยวข้องกับการแสดงเจตนาล่วงหน้า เช่น โครงการ “พินัยกรรมอวัยวะ” ก็ช่วยสร้างการรับรู้และความเข้าใจเกี่ยวกับการบริจาคอวัยวะและดวงตา ซึ่งเป็นส่วนหนึ่งของการวางแผนชีวิตหลังความตายเช่นกัน.
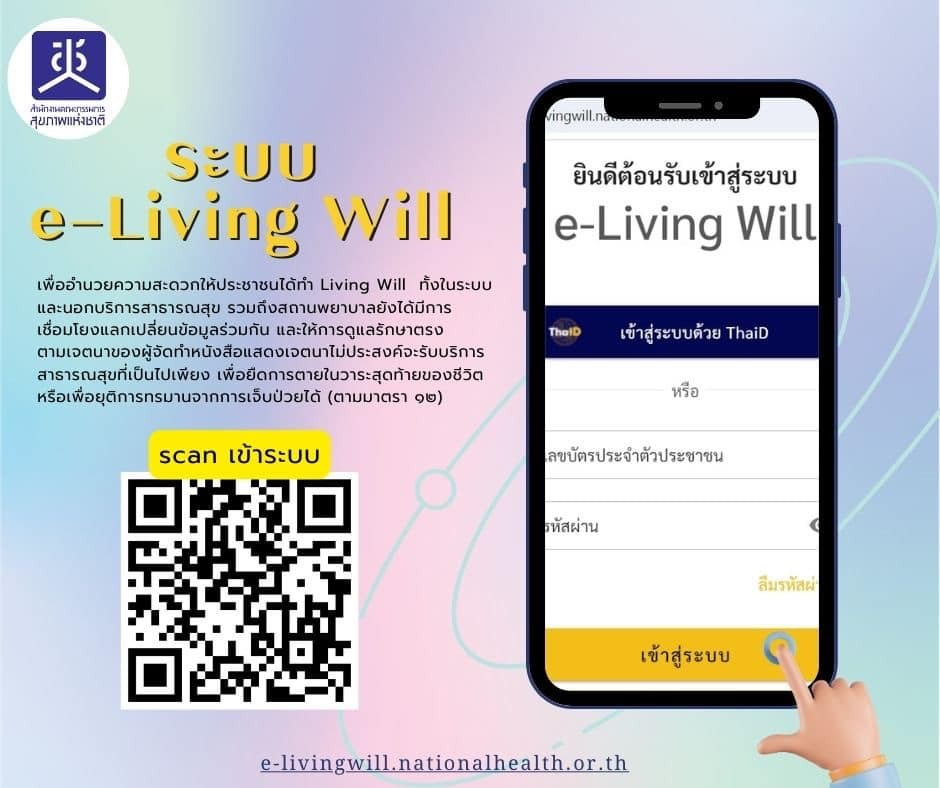
จาก Living Will พินัยกรรมชีวิต สู่การพัฒนาระบบ e-Living Will และศักยภาพในการเข้าถึง
เพื่อแก้ไขปัญหาการจัดเก็บเอกสารที่กระจัดกระจายและเพิ่มความสะดวกในการเข้าถึง สำนักงานคณะกรรมการสุขภาพแห่งชาติ (สช.) ได้พัฒนาระบบ “e-Living Will” ซึ่งเป็นระบบข้อมูลอิเล็กทรอนิกส์ที่ช่วยให้ประชาชนสามารถแสดงเจตนาล่วงหน้าได้ง่าย สะดวก และรวดเร็ว ทุกที่ทุกเวลา. ระบบนี้เริ่มเปิดใช้งานตั้งแต่เดือนพฤษภาคม 2567 โดยมีโรงพยาบาลและเครือข่ายนำร่อง 10 แห่งเข้าร่วมในระยะแรก.
การเปลี่ยนผ่านจากระบบเอกสารกระดาษที่กระจัดกระจายไปสู่ “ระบบ e-Living Will แบบรวมศูนย์” ถือเป็น “ก้าวสำคัญเชิงปฏิวัติ” ในการแก้ไขอุปสรรคด้านการเข้าถึงและการบังคับใช้. การใช้เทคโนโลยีดิจิทัลนี้มีศักยภาพในการเพิ่มประสิทธิภาพและประสิทธิผลของการปฏิบัติตามเจตนาของผู้ป่วยได้อย่างมหาศาล โดยช่วยให้บุคลากรทางการแพทย์สามารถเข้าถึงข้อมูลพินัยกรรมชีวิตของผู้ป่วยได้อย่างรวดเร็วและแม่นยำเมื่อจำเป็น ซึ่งจะนำไปสู่การเคารพสิทธิของผู้ป่วยได้อย่างแท้จริง.
การส่งเสริมการดูแลแบบประคับประคองในชุมชน
ควบคู่ไปกับการส่งเสริมพินัยกรรมชีวิต มีความพยายามอย่างต่อเนื่องในการพัฒนาและส่งเสริมระบบการดูแลแบบประคับประคองในระดับชุมชน. มีการผลักดันให้มีการจัดตั้ง “สถานชีวาภิบาลในชุมชน” (Hospice Centers) และบริการดูแลแบบเบ็ดเสร็จที่บ้าน (comprehensive home care services) เพื่อเพิ่มประสิทธิภาพการดูแลผู้สูงอายุและผู้ป่วยระยะท้าย.
งานวิจัยชี้ให้เห็นว่าการส่งเสริมการมีส่วนร่วมของทุกภาคส่วนในการพัฒนาระบบการดูแลแบบประคับประคองสามารถลดค่าใช้จ่ายสำหรับครอบครัวและรัฐบาลได้อย่างมีนัยสำคัญ. การบูรณาการพินัยกรรมชีวิตเข้ากับการส่งเสริม “ระบบการดูแลแบบประคับประคองในชุมชน” สะท้อนให้เห็นถึง “แนวคิดเชิงระบบนิเวศ” ในการดูแลวาระสุดท้าย. การมีโครงสร้างพื้นฐานด้านการดูแลที่แข็งแกร่งในชุมชนจะช่วยให้การปฏิบัติตามเจตนาในพินัยกรรมชีวิตเป็นไปได้จริงมากขึ้น โดยเฉพาะความประสงค์ที่จะเสียชีวิตที่บ้าน และยังช่วยลดภาระต่อโรงพยาบาลและส่งเสริมการเสียชีวิตอย่างมีคุณภาพในสภาพแวดล้อมที่คุ้นเคยและอบอุ่น.
ข้อเสนอแนะเชิงนโยบายเพื่อการขับเคลื่อนที่ยั่งยืน
เพื่อให้พินัยกรรมชีวิตได้รับการยอมรับและปฏิบัติอย่างสมบูรณ์ในสังคมไทย จำเป็นต้องมีข้อเสนอแนะเชิงนโยบายที่ครอบคลุมและยั่งยืน:
- การประชาสัมพันธ์และให้ความรู้: ควรมีการประชาสัมพันธ์ข้อมูลเกี่ยวกับมาตรา 12 แห่ง พ.ร.บ.สุขภาพแห่งชาติ พ.ศ. 2550 รวมถึงตัวอย่างและแบบฟอร์มการทำพินัยกรรมชีวิตอย่างต่อเนื่องผ่านทุกช่องทาง ทั้งออนไลน์และสื่อดั้งเดิม.
- การฝึกอบรมบุคลากร: จัดอบรมให้ความรู้เชิงปฏิบัติแก่บุคลากรสาธารณสุขทุกระดับ รวมถึงอาสาสมัครสาธารณสุขประจำหมู่บ้าน (อสม.) ซึ่งเป็นกลไกสำคัญในการขับเคลื่อนความเข้าใจสู่ชุมชน.
- การบูรณาการในหลักสูตรการศึกษา: พิจารณาบูรณาการเนื้อหาเกี่ยวกับพระราชบัญญัติสุขภาพแห่งชาติและพินัยกรรมชีวิตเข้าในหลักสูตรการศึกษาสำหรับนักเรียนนักศึกษาตั้งแต่ระดับมัธยมศึกษา เพื่อสร้างความเข้าใจและวัฒนธรรมการวางแผนล่วงหน้าตั้งแต่เนิ่นๆ.
- การกำหนดนโยบายระดับกระทรวง: กระทรวงสาธารณสุขควรกำหนดนโยบายและแนวปฏิบัติที่ชัดเจนสำหรับการเผยแพร่ความรู้และการนำพินัยกรรมชีวิตไปปฏิบัติในโรงพยาบาลและสถานพยาบาลในสังกัดทั้งหมด.
- การสร้างความร่วมมือ: ส่งเสริมความร่วมมือระหว่างหน่วยงานภาครัฐ ภาคเอกชน องค์กรศาสนา และภาคประชาสังคม ในการสร้างความเข้าใจและสนับสนุนการทำพินัยกรรมชีวิต.
VIII. บทสรุป Living Will พินัยกรรมชีวิต
สรุปประเด็นสำคัญและประโยชน์ของพินัยกรรมชีวิต
พินัยกรรมชีวิตเป็นเครื่องมือทางกฎหมายที่มีความสำคัญอย่างยิ่งในบริบทสังคมไทยที่กำลังเผชิญกับการเปลี่ยนแปลงทางประชากรศาสตร์และเทคโนโลยีทางการแพทย์. เอกสารนี้ช่วยให้บุคคลสามารถใช้สิทธิในการกำหนดชะตาชีวิตของตนเองในช่วงวาระสุดท้ายได้อย่างมีศักดิ์ศรีและสอดคล้องกับความปรารถนาส่วนบุคคล. ประโยชน์หลักของพินัยกรรมชีวิตนั้นหลากหลายมิติ ไม่ใช่แค่เรื่องสิทธิส่วนบุคคลเท่านั้น แต่ยังรวมถึง:
- ลดความทุกข์ทรมานที่ไม่จำเป็น: ช่วยให้ผู้ป่วยไม่ต้องทนทุกข์จากการยื้อชีวิตด้วยเทคโนโลยีทางการแพทย์ที่อาจไม่ก่อให้เกิดประโยชน์ในระยะยาว.
- ลดภาระและความขัดแย้งในครอบครัว: เป็นแนวทางที่ชัดเจน ลดภาระทางอารมณ์และความขัดแย้งในการตัดสินใจที่ยากลำบากของญาติและคนใกล้ชิด.
- การจัดการทรัพยากรทางการแพทย์อย่างมีประสิทธิภาพ: ช่วยลดค่าใช้จ่ายที่ไม่จำเป็นในการรักษาพยาบาลและลดอัตราการครองเตียงในโรงพยาบาล.
การที่พินัยกรรมชีวิตมีประโยชน์ที่หลากหลายมิติ ทั้งในระดับปัจเจกบุคคล ครอบครัว และระบบสาธารณสุข ทำให้เป็นแนวคิดที่สามารถสร้างการยอมรับในวงกว้างมากขึ้นในสังคมไทย.
แนวทางสู่การยอมรับและการปฏิบัติที่สมบูรณ์ในสังคมไทย
การขับเคลื่อนพินัยกรรมชีวิตให้ได้รับการยอมรับและปฏิบัติอย่างสมบูรณ์ในสังคมไทยนั้น “ไม่สามารถพึ่งพากฎหมายหรือเทคโนโลยีเพียงอย่างเดียวได้” แต่ต้องอาศัย “การเปลี่ยนแปลงทางวัฒนธรรมและสังคม” ที่ลึกซึ้งและครอบคลุม. แนวทางสู่ความสำเร็จต้องเป็นแบบองค์รวม ประกอบด้วย:
- การสร้างความเข้าใจที่ถูกต้อง: จำเป็นต้องมีการรณรงค์สร้างการรับรู้ที่ต่อเนื่องและเข้าถึงง่าย โดยเฉพาะการแก้ไขความเข้าใจผิดเรื่องการุณยฆาตที่ยังคงฝังรากลึก และการให้ข้อมูลเชิงปฏิบัติที่ชัดเจนเกี่ยวกับขั้นตอนการจัดทำพินัยกรรมชีวิต.
- การส่งเสริมการสื่อสารในครอบครัว: สนับสนุนให้เกิดการสื่อสารอย่างเปิดเผยและตรงไปตรงมาระหว่างสมาชิกในครอบครัวเกี่ยวกับความปรารถนาในวาระสุดท้ายของชีวิต เพื่อให้พินัยกรรมชีวิตเป็นผลลัพธ์ของการตัดสินใจร่วมกันที่เคารพเจตนาของผู้ป่วย.
- การบูรณาการทางวัฒนธรรมและศาสนา: เชื่อมโยงแนวคิด “ตายดี” และการจากไปอย่างสงบเข้ากับหลักธรรมทางพุทธศาสนาและค่านิยมทางวัฒนธรรมของไทย เพื่อให้พินัยกรรมชีวิตถูกมองว่าเป็น “ทางเลือกที่เมตตา” และเป็นส่วนหนึ่งของการเตรียมตัวที่ดีสำหรับชีวิต.
- การใช้ประโยชน์จากเทคโนโลยี: พัฒนาและขยายผลระบบ e-Living Will ให้ครอบคลุมทั่วประเทศ เพื่อเพิ่มประสิทธิภาพการเข้าถึง การจัดเก็บ และการบังคับใช้พินัยกรรมชีวิตในสถานพยาบาลทุกแห่ง.
- การพัฒนาบุคลากรทางการแพทย์: เสริมสร้างความรู้ความเข้าใจและแนวปฏิบัติที่สอดคล้องกันในหมู่บุคลากรทางการแพทย์ พร้อมทั้งสร้างระบบสนับสนุนที่ช่วยให้พวกเขาสามารถปฏิบัติตามเจตนาของผู้ป่วยได้อย่างมั่นใจและปราศจากความกังวล.
กล่าวโดยสรุป การที่พินัยกรรมชีวิตจะได้รับการยอมรับและปฏิบัติอย่างสมบูรณ์ในสังคมไทยนั้น ขึ้นอยู่กับการผสมผสานระหว่างการเสริมสร้างโครงสร้างพื้นฐานทางกฎหมายและเทคโนโลยี กับการส่งเสริมการเปลี่ยนแปลงทางวัฒนธรรมและสังคมที่ลึกซึ้งผ่านการสื่อสารที่ละเอียดอ่อน การศึกษาอย่างต่อเนื่อง และการสร้างความร่วมมือระหว่างทุกภาคส่วน เพื่อเชื่อมโยงเจตนารมณ์ทางกฎหมายเข้ากับค่านิยมและความเชื่อของคนไทยอย่างแท้จริง.
alasttale.com Write, Share and Leave a Trace. —— Every Tale Leaves a Trace : บอกเล่า เมื่อยังมีโอกาส


Leave a Reply